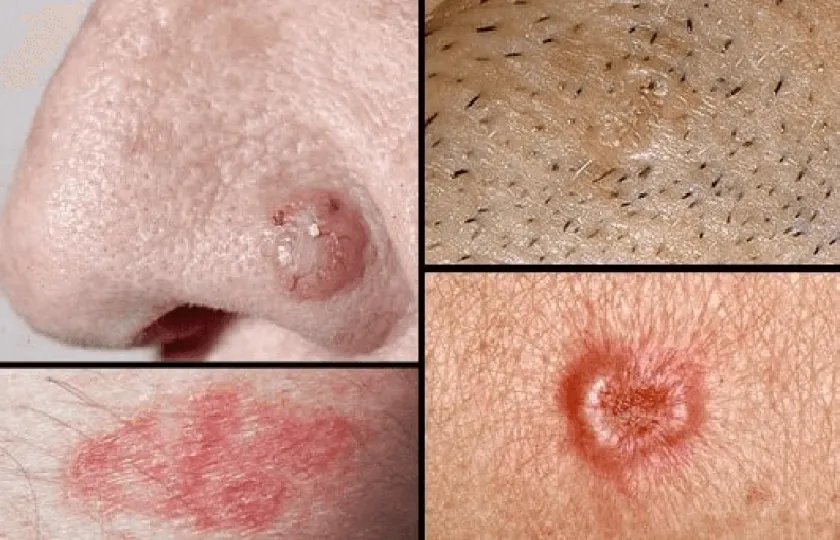
Rak podstawnokomórkowy skóry (łac. carcinoma basocellulare, basalioma, ang. basal cell carcinoma – BCC, epithelioma basocellulare ) choroba charakteryzuje się tworzeniem się guza głównie w otwartych obszarach ludzkiego ciała.
Ulubionym miejscem raka podstawnokomórkowego jest:
-
głowa (zwłaszcza twarz).
Znacznie rzadziej:
-
plecy;
-
kończyny górne i dolne;
-
górna warga;
-
powieki górne i dolne;
-
fałdy nosowe i nosowo-wargowe;
-
policzki;
-
czoło;
-
ucho zewnętrzne;
-
szyja;
-
owłosiona część głowy.
Rak podstawnokomórkowy guzkowy:
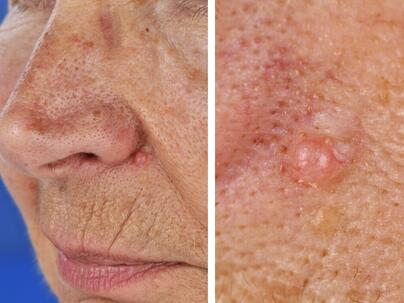
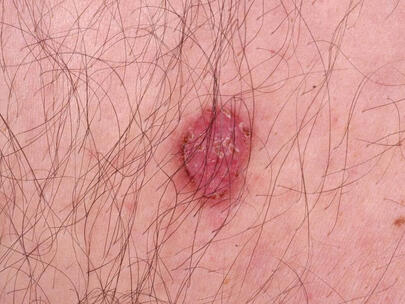
Rak podstawnokomórkowy powierzchowny:
Więcej zdjęć =>> Rak podstawnokomórkowy skóry
Źródłem wzrostu nowotworowego są komórki warstwy podstawnej skóry, które zaczynają się dzielić i rosnąć nieprawidłowo. Guz zajmuje pośrednie miejsce między łagodnymi i złośliwymi nowotworami. Basalioma prawie nigdy nie daje przerzutów - nie przenosi swoich atypowych komórek do odległych narządów. Prowadzi to do korzystnych rokowań w leczeniu pacjentów i niskiego ryzyka nawrotu choroby.
Rak podstawnokomórkowy skóry rozwija się głównie u pacjentów powyżej 50 roku życia. Klasyfikacja guza oparta jest na klasycznym systemie oceny zaawansowania TNM, gdzie T (0-4) to wielkość guza, N (0-3) to uszkodzenie węzłów chłonnych, a M (0-1) to obecność odległych przerzutów.
Co powoduje raka podstawnokomórkowego skóry ?
W większości przypadków rak podstawnokomórkowy skóry dotyka osoby o jasnej karnacji, występując w najbardziej narażonych na światło słoneczne obszarach ciała. Bezpośrednia ekspozycja na promienie ultrafioletowe jest jedną z głównych przyczyn raka podstawnokomórkowego skóry. Obejmuje również jasnowłosych i jasnookich mieszkańców południowych regionów. Nowotwory najczęściej występują u osób w średnim i starszym wieku. Odnotowano, że mężczyźni chorują na tę chorobę 2 razy częściej niż kobiety. Ponadto ten typ raka skóry jest dziedziczony.
Inne powody rozwoju raka podstawnokomórkowego skóry:
-
promieniowanie jonizujące;
-
trwały uraz pieprzyków;
-
wpływ na organizm czynników rakotwórczych;
-
infekcje wirusowe,
-
zwłaszcza opryszczka.
W zależności od budowy guza rak podstawnokomórkowy skóry ma następujące typy:
-
Rak podstawnokomórkowy skóry. Na skórze pojawia się różowa plama, która zaczyna się łuszczyć. Wokół niej tworzy się gęsty grzbiet.
-
Rak podstawnokomórkowy barwnikowy (carcinoma basocellulare pigmentosum)
-
. Narost na skórze staje się niebieski, fioletowy lub brązowy. Onkolodzy muszą różnicować tę postać choroby z czerniakiem (najbardziej złośliwym nowotworem skóry).
-
Rak podstawnokomórkowy guzkowy (carcinoma basocellulare nodosum). Na skórze tworzy się gęsty, gładki guzek. Z biegiem czasu owrzodzi się, tworząc małe, chrupiące wgłębienie.
-
Rak podstawnokomórkowy twardzinopodobny (carcinoma basocellulare morpheiforme). Guz unosi się nieco ponad skórę, ma wyraźne granice, rzadko osiąga duże rozmiary.
Po weryfikacji rodzaju i stopnia zaawansowania nowotworu onkolog wybiera optymalną opcję leczenia choroby.