Atopowe zapalenie skóry AZS
Aktualizacja: sobota, Marzec 26, 2022 - 20:24
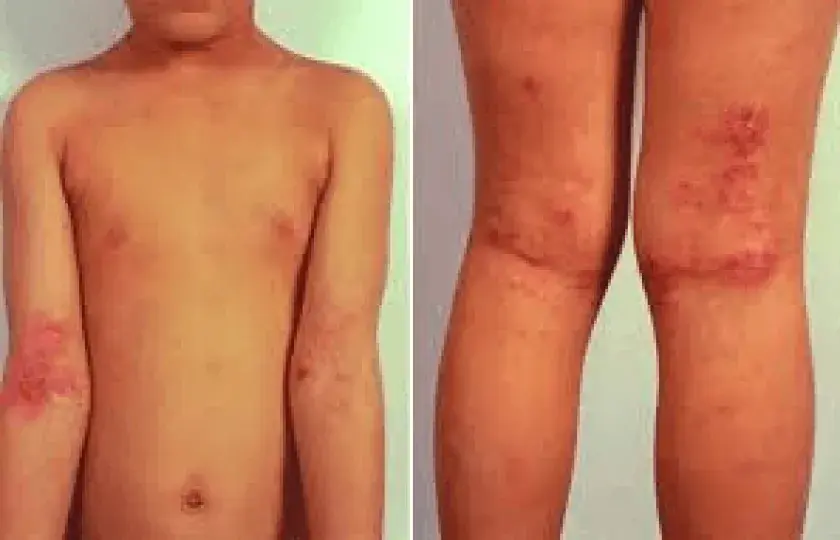
Atopowe zapalenie skóry (AZS), zwane wypryskiem atopowym, a niegdyś świerzbiączką (łac. prurigo) Besniera, wypryskiem alergicznym lub alergicznym zapaleniem skóry jest jedną z najczęściej występujących chorób w praktyce dermatologicznej. W ciągu ostatnich lat rozpowszechnienie na całym świecie wzrosło zarówno u dzieci, jak i u dorosłych. Według naukowców 15-35% dzieci i 2-10% dorosłych cierpi na atopowe zapalenie skóry. Najczęściej (65%) dotyczy kobiet, rzadziej mężczyzn (35%). Według wielu badaczy atopowe zapalenie skóry występuje częściej u mieszkańców miast niż wsi. Jest to choroba dziedziczna z dominującą zmianą skórną, przewlekłym nawracającym przebiegiem i pewną ewolucją związaną z wiekiem. Zapalenie skóry oznacza stan zapalny skóry. A termin „atopowy” jest rozumiany jako dziedziczna predyspozycja do alergii.
Atopowe zapalenie skóry to zapalna choroba skóry objawiająca się zaczerwienieniem, wysypką i łuszczeniem.
Atopowe zapalenie skóry zdjęcie:
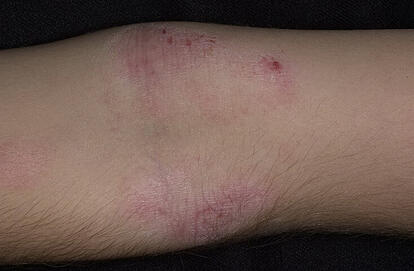
Atopowe zapalenie skóry u niemowlaka:

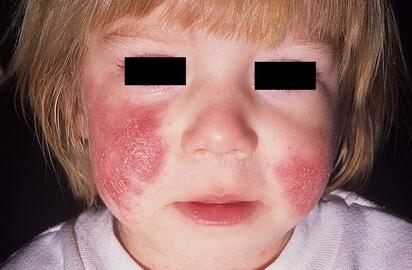
Atopowe zapalenie skóry u dziecka:
Więcej zdjęć => Atopowe zapalenie skóry
Atopowe zapalenie skóry AZS rozwija się na tle dziedzicznej predyspozycji. Prawdopodobieństwo atopii u dziecka wynosi 30–50%, jeśli którykolwiek z rodziców jest atopowy, i 80%, jeśli oboje rodzice są atopowi. Tak więc odsetek manifestacji i ciężkości choroby jest znacznie wyższy, jeśli matka jest chora lub chora na atopowe zapalenie skóry. Zauważono, że atopowe zapalenie skóry częściej nasila się w zimnych porach roku.
Do rozwoju atopowego zapalenia skóry konieczne jest połączenie predyspozycji genetycznych i niekorzystnego wpływu czynników środowiskowych.
Należą do nich alergeny wziewne. Do takich substancji należą :
-
kurz domowy,
-
pyłki roślin kwitnących,
-
pleśń,
-
łupież ludzi i zwierząt domowych,
-
zapachy żywności, zwłaszcza ryb i cytrusów.
Wśród drażniących i alergenów kontaktowych należy wyróżnić :
-
wełnę,
-
włókna syntetyczne,
-
środki dezynfekujące,
-
mydła,
-
rozpuszczalniki,
-
konserwanty,
-
substancje zapachowe,
-
a także drażniące fizyczne (zimno, wiatr, wysoka temperatura powietrza).
Alergia pokarmowa lub nietolerancja niektórych produktów spożywczych nie jest ostatnim miejscem występowania i rozwoju procesu skórnego w atopowym zapaleniu skóry.
Po wyłączeniu z diety produktów alergizujących (najczęściej jaj, ryb, owoców morza, mleka, cytrusów, grzybów, orzechów, czekolady) następuje złagodzenie nasilenia atopowego zapalenia skóry.
Jednak alergia pokarmowa występuje tylko u 35% niemowląt i 2-3% starszych dzieci z ciężkim atopowym zapaleniem skóry.
Z biegiem lat reakcja na alergeny pokarmowe słabnie, a wiele nietolerowanych w dzieciństwie pokarmów można bezpiecznie wprowadzić do diety pacjenta z atopowym zapaleniem skóry w starszym wieku.
Jednak alergie pokarmowe lub nietolerancja niektórych pokarmów utrzymują się przez całe życie.
Ważną rolę w rozwoju atopowego zapalenia skóry odgrywa wrodzona fermentopatia przewodu pokarmowego, która stwarza warunki do rozwoju dysbakteriozy, co prowadzi do niedostatecznego wchłaniania pokarmu i powstawania zatrucia endogennego.
Środki drobnoustrojowe mogą nie tylko uszkadzać barierę skórną, ale także przyczyniać się do rozwoju alergii bakteryjnych.
Sytuacje stresujące mogą wywołać początek choroby i podtrzymać patologiczny proces w atopowym zapaleniu skóry.
Prowadzi to do wzmożonego swędzenia i impulsywnej chęci drapania skóry, co w przyszłości może powodować zaburzenia snu, labilność emocjonalną, urazę, wycofanie, drażliwość.
Objawy atopowego zapalenia skóry AZS:
-
Wysypki skórne
-
Swędząca skóra
-
Sucha i łuszcząca się skóra
Osoba ze zdiagnozowanym atopowym zapaleniem skóry musi uważać na ubrania wełniane, które potrafią nawet ranić delikatną skórę. Trzeba ograniczać stres, gdyż badania wykazały, że ma on wpływ na występowanie objawów.
Aby rozpoznać chorobę AZS, należy zwrócić uwagę na nawracające objawy, występujące zawsze w tych samych miejscach na skórze, świąd oraz historię choroby wśród najbliższych. Kiedy dyskomfort utrzymuje się przez dłuższy czas, koniecznie należy skonsultować się z dermatologiem. Dodatkowe kryteria diagnostyczne to:
-
suchość skóry,
-
rumień na twarzy,
-
świąd po intensywnych ćwiczeniach,
-
skłonność do zakażeń skóry,
-
rogowacenie oraz rybia łuska,
-
dermografizm (biała pręga pojawiająca się po zadrapaniu),
-
zaćma.
Co ważne, lokalizacja zmian chorobowych u młodzieży i dorosłych jest inna, niż u dzieci.
Charakterystyczne zmiany atopowego zapalenia skóry AZS pojawiają się u dorosłych i młodzieży na:
-
klatce piersiowej,
-
symetrycznie na twarzy i szyi,
-
na biodrach,
-
dłoniach,
-
a w najcięższych przypadkach stan zapalny całe ciało i powoduje powiększenie węzłów chłonnych.
U młodszych pacjentów dzieci, atopowe zapalenie skóry AZS zlokalizowane jest na:
-
zgięcia łokciowe i podkolanowe,
-
powieki i twarz,
-
skóra głowy,
-
okolice tułowia i pośladków.
W rozwoju atopowego zapalenia skóry, w zależności od wieku, wyróżnia się kilka faz:
-
niemowlęca (od 2 miesięcy do 3 lat),
-
dziecka (od 3 lat do 12 lat),
-
nastolatka (od 12 do 18 lat),
-
dorosłego (powyżej 18 lat).
W zależności od dynamiki związanej z wiekiem obserwuje się objawy kliniczne i lokalizację objawów skórnych, jednak najsilniejszy stały lub nawracający świąd pozostaje wiodący we wszystkich fazach.
Fazy atopowego zapalenia skóry u niemowląt i dzieci charakteryzują się pojawieniem się na skórze twarzy, kończyn, pośladków obszarów zaczerwienienia o jasnoróżowym kolorze z możliwym tworzeniem się pęcherzyków (mikroskopijnych pęcherzyków) i ogniskami wydzielania.
W młodzieńczej i dorosłej fazie choroby przeważają wysypki o jasnoróżowym zabarwieniu z pogrubieniem skóry i tendencją do umiejscawiania się na zginaczach kończyn: na łokciach, podkolanowych, stawach nadgarstkowych, szyi.
W przeciwieństwie do wczesnych etapów, w ostatnich fazach dominuje suchość skóry, bladość z ziemistym odcieniem, biały uporczywy dermografizm (zmiana koloru skóry na tle skurczu naczynek podskórnych).
Zmiany skórne mogą być zlokalizowane. Zajęte są łokcie lub fałdy podkolanowe, grzbiet dłoni lub stawy nadgarstka oraz przednia i / lub tylna powierzchnia szyi.
Poza zmianami skóra nie jest wizualnie zmieniona. Swędzenie jest umiarkowane, z rzadkimi atakami.
Atopowe zapalenie skóry AZS może przebiegać z rozległymi zmianami skórnymi (ponad 5% powierzchni).
Patologiczny proces nie ogranicza się do łokci czy fałdów podkolanowych, ale rozciąga się na sąsiednie części kończyn - barki, przedramiona, uda, podudzia, a także szyję z przejściem do górnej jednej trzeciej klatki piersiowej i pleców.
Najcięższą postacią choroby jest atopowe zapalenie skóry rozproszone , w którym dotknięta jest cała powierzchnia skóry z wyjątkiem dłoni i trójkąta nosowo-wargowego.
Atopowe zapalenie skóry przebiega z etapami zaostrzeń (pojawiają się objawy kliniczne, dolegliwości) i remisją (nie ma objawów choroby).
U niektórych pacjentów remisje są krótkotrwałe i mogą utrzymywać się tylko przez kilka dni po zaprzestaniu leczenia. Ten przebieg atopowego zapalenia skóry nazywa się ciężkim i wymaga długotrwałego leczenia podtrzymującego. W innych przypadkach przebieg jest korzystniejszy, a remisje mogą utrzymywać się przez wiele lat.
Leczenie atopowego zapalenia skóry
Niestety nie wynaleziono leku, który raz na zawsze likwiduje wszelkie przyczyny i dolegliwości związane ze skórą atopową. Dzięki lekom immunosupresyjnym i fotochemioterapii można jednak zwalczyć objawy. Każdy pacjent cierpiący na atopowe zapalenie skóry wymaga ściśle indywidualnej i kompleksowej terapii:
-
dieta hipoalergiczna i tryb leczenia i profilaktyki;
-
terapia lekami zewnętrznymi i ogólnoustrojowymi;
-
fizjoterapia;
-
leczenie uzdrowiskowe.
Za opracowanie strategii leczenia AZS odpowiada lekarz dermatolog. Mogą być również zaangażowani inni specjaliści: alergolog, neurolog, psychoterapeuta, gastroenterolog. I tylko wspólne wysiłki lekarza i pacjenta pozwolą złagodzić przebieg atopowego zapalenia skóry i je wyleczyć.
Galeria zdjęć => AZS
Klasyfikacja ICD-10: L20 - Atopowe zapalenie skóry
L20.0 - Świerzbiączka skazowa Besniera
L20.8 - Inne atopowe zapalenia skóry
Wyprysk:
- zgięciowy NEC
- dziecięcy (ostry) (przewlekły)
- endogenny (alergiczny)
Neurodermit:
- atopowy
- rozsiany
L20.9 - Atopowe zapalenie skóry, nie określone
OBJAWY
Swędzenie skóry, Krosty na skórze, Plamy na skórze, Wykwity na skórze
Katalog chorób: Choroby skóryDziękujemy za przeczytanie artykułu lub obejrzenie zdjęć. Jesteśmy grupą entuzjastów medycyny, która pisze artykuły, by dzielić się wiedzą i najnowszymi odkryciami w dziedzinie opieki zdrowotnej. Naszym celem jest edukowanie i informowanie zarówno specjalistów jak i szeroką grupę czytelników.
Choroby informacje opisy zdjęcia =>> www.twojachoroba.pl
