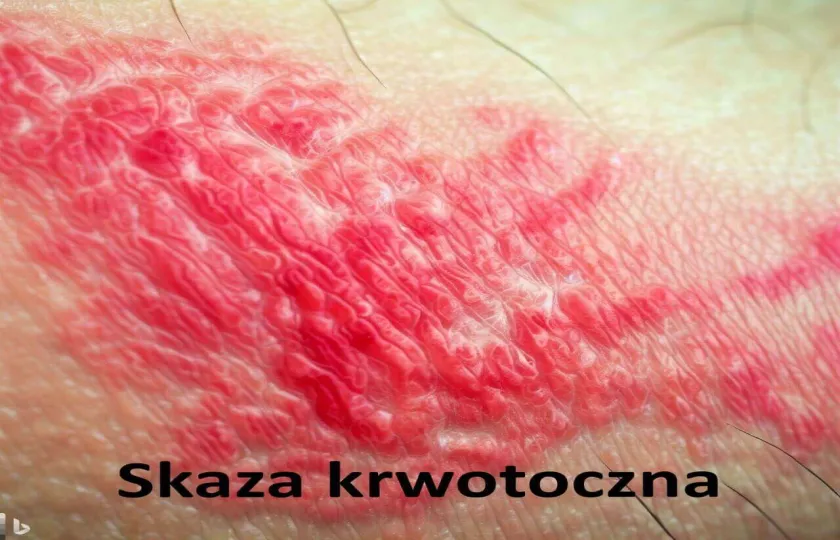
Skaza krwotoczna, plamica, purpura to schorzenie, które może być zarówno nabyte, jak i dziedziczone, charakteryzujące się nadmiernym krwawieniem w obrębie tkanek i narządów. Nazwa choroby pochodzi od charakterystycznego objawu - czerwonych plamek na skórze, będących wynikiem podskórnych krwawień. Skaza krwotoczna to stan zwiększonej podatności na krwawienia lub siniaki, który może być wynikiem wielu różnych podstawowych zaburzeń, z których większość zazwyczaj wpływa na proces krzepnięcia. Krzepnięcie, zwane również koagulacją, to normalny, wieloetapowy proces, który tworzy skrzep lub zlepek półstałej krwi, aby zapobiec nadmiernemu krwawieniu w przypadku uszkodzenia naczynia krwionośnego. Proces krzepnięcia obejmuje wiele różnych białek, czynników krzepnięcia oraz płytek krwi. Jeśli którekolwiek z tych elementów układu krzepnięcia jest ograniczone, może to znacząco wpłynąć na cały proces.
Skaza krwotoczna może mieć dwie główne przyczyny: nabyte oraz wrodzone. Przyczyny nabyte mogą rozwijać się przez całe życie, podczas gdy przyczyny wrodzone są obecne od urodzenia.
Do przyczyn nabytych skazy krwotocznej zaliczają się problemy naczyniowe, mała liczba płytek krwi, niedobór witaminy K, zwiększone niszczenie płytek krwi, niewydolność nerek, choroby wątroby, leczenie przeciwzakrzepowe oraz nabyte przeciwciała przeciwko czynnikowi krzepnięcia.
Problemy naczyniowe dotyczą problemów z naczyniami krwionośnymi, które mogą prowadzić do zwiększonego krwawienia. Płytki krwi oraz witamina K odgrywają kluczową rolę w procesie krzepnięcia, a niedobór któregokolwiek z nich może upośledzać krzepliwość krwi. Zaburzenia, które powodują zwiększone niszczenie płytek krwi, takie jak małopłytkowość autoimmunologiczna (ITP), toczeń rumieniowaty układowy, rozsiane krzepnięcie wewnątrznaczyniowe (DIC), zakrzepowa plamica małopłytkowa (TTP) oraz hipersplenizm, są czynnikami ryzyka skazy krwotocznej. Przewlekła choroba nerek może także upośledzać funkcjonowanie płytek krwi, co utrudnia proces krzepnięcia. Choroby wątroby mają wpływ na produkcję specyficznych białek krzepnięcia, co może prowadzić do zmniejszenia krzepliwości krwi. Leki przeciwzakrzepowe, takie jak heparyna i warfaryna, stosowane w celu zmniejszenia ryzyka zawału serca lub udaru mózgu, celowo osłabiają zdolność krwi do krzepnięcia. Nabyte przeciwciała krzepnięcia powstają, gdy układ odpornościowy organizmu atakuje białka krzepnięcia, co skutkuje niskim poziomem określonego białka i osłabieniem zdolności krzepnięcia. Z kolei zaburzenia wrodzone, które mogą prowadzić do skazy krwotocznej, obejmują zespół Bernarda-Souliera, trombastenię Glanzmanna, zespół Ehlersa-Danlosa oraz zespół DiGeorge'a. Zespół Bernarda-Souliera oraz trombastenia Glanzmanna powodują upośledzenie gojenia się ran, co jest charakterystycznym objawem tych schorzeń. Zespół Ehlersa-Danlosa atakuje tkankę łączną oraz znajdujące się pod nią naczynia, co powoduje, że skóra staje się bardzo cienka, zwiększając tym samym prawdopodobieństwo pęknięcia naczyń krwionośnych i powstawania siniaków. Zespół DiGeorge'a to zaburzenie, które zazwyczaj wiąże się z opóźnieniami rozwojowymi, częstymi infekcjami, problemami z sercem oraz rozszczepem podniebienia, ale może również wpływać na zdolność organizmu do krzepnięcia. Niektóre z wrodzonych przyczyn skazy krwotocznej mogą być dziedziczone lub przekazywane genetycznie z rodziców na dzieci. Do tych przyczyn należą choroba von Willebranda oraz hemofilia, które są oba zaburzeniami krzepnięcia. Choroba von Willebranda jest najczęstszą wrodzoną skazą krwotoczną i charakteryzuje się znacznie niskim poziomem czynnika von Willebranda, białka odpowiedzialnego za proces krzepnięcia. Natomiast hemofilia to zaburzenie charakteryzujące się brakiem pewnego czynnika krzepnięcia, co prowadzi do nadmiernego krwawienia.