Hiperandrogenizm kobiecy to zaburzenie endokrynologiczne charakteryzujące się podwyższonym poziomem męskich hormonów płciowych, androgenów, w organizmie kobiety. Zjawisko to dotyka około 10% nastolatek i 25% kobiet w wieku rozrodczym. To schorzenie prowadzi do szeregu konsekwencji, w tym widocznych zmian zewnętrznych, problemów z płodnością, zmian w libido oraz zaburzeń metabolicznych.
W grupie pacjentek w wieku rozrodczym, hiperandrogenizm diagnozuje się u 15-20%. Często (w 16-22% przypadków) towarzyszy mu niepłodność, a u 55-65% kobiet - zaburzenia funkcji rozrodczych na tle hormonalnym. Hiperandrogenizm może występować również u mężczyzn.
Stan ten wywołany jest nadmierną produkcją lub zbyt dużą aktywnością męskich hormonów płciowych. U kobiet skutkuje to pojawieniem się problemów kosmetycznych, zaburzeniami metabolizmu węglowodanów i tłuszczów, nieprawidłowościami cyklu miesiączkowego oraz problemami z funkcjami rozrodczymi, w tym niepłodnością. U mężczyzn hiperandrogenizm może prowadzić do ginekomastii lub zaburzeń erekcji.
Przyczyny hiperandrogenizmu u kobiet
W dziedzinie ginekologii rozróżnia się kilka rodzajów hiperandrogenizmu: pochodzenia jajnikowego, nadnerczowego oraz mieszany. Może on występować zarówno w formie pierwotnej, jak i wtórnej, wynikającej z zaburzeń regulacyjnych przysadki mózgowej. Hiperandrogenizm bywa dziedziczony lub nabyty. Charakteryzuje się on albo bezwzględnym wzrostem poziomu androgenów we krwi, albo względnym – przy normalnych poziomach androgenów, lecz ich zwiększonej aktywności metabolicznej lub nadmiernym wykorzystaniu przez tkanki docelowe (jajniki, skóra, gruczoły łojowe i potowe, mieszki włosowe).
Najczęstszą przyczyną hiperandrogenizmu z nadmierną syntezą androgenów jest zespół policystycznych jajników, w formach pierwotnej (zespół Steina-Leventhala) i wtórnej (np. na tle zaburzeń neuroendokrynnych, hiperprolaktynemii, hipotyreozy). W zespole adrenogenitalnym (AGS, wrodzony przerost nadnerczy) nadprodukcja androgenów jest wywołana deficytem enzymu 21-hydroksylazy i podwyższonym poziomem ACTH. Nadmiar prolaktyny (zespół galaktorei-amenorei) również może stymulować syntezę androgenów. Do przyczyn hiperandrogenizmu należą także wirylizujące guzy jajników (luteomy, śluzaki) i nadnerczy (androsteroma), a także tekomatoza jajnika.
Forma transportowa hiperandrogenizmu u kobiet rozwija się na skutek deficytu globuliny wiążącej steroidy płciowe (SHBG), co prowadzi do wzmożonej aktywności wolnej frakcji testosteronu (np. w zespole Cushinga, hipotyreozy, dyslipoproteinemi). Kompensacyjny hiperinsulinizm i insulinooporność komórek docelowych sprzyjają zwiększonej aktywności komórek kompleksu jajnikowo-nadnerczowego, produkujących androgeny.
W przypadku około 75–85% kobiet z trądzikiem stwierdza się hiperandrogenizm przy normie androgenów we krwi i wzmożonej reaktywności gruczołów łojowych na androgeny, spowodowanej zwiększeniem gęstości receptorów hormonalnych w skórze. Dihydrotestosteron (DHT), główny regulator proliferacji i lipogenezy w gruczołach łojowych, stymuluje nadmierną produkcję sebum, co prowadzi do zablokowania przewodów wydalniczych, tworzenia zaskórników i pojawienia się trądziku.
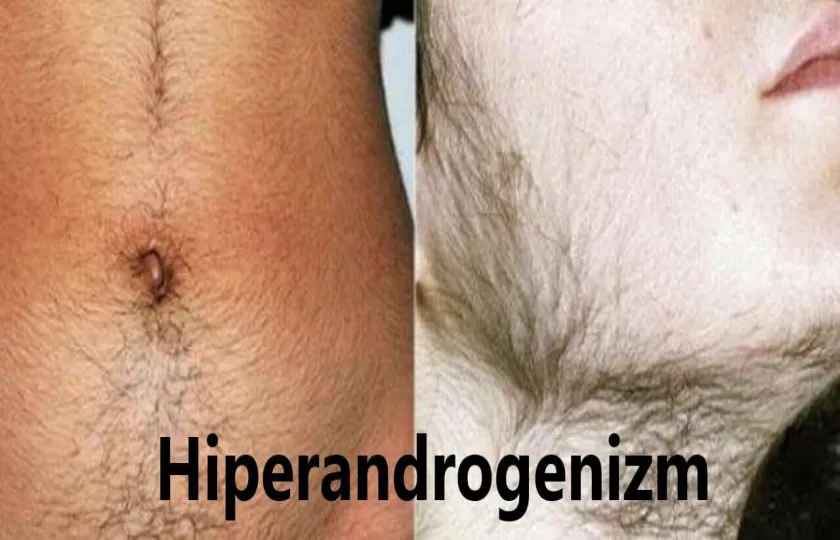
Hirsutyzm w 40-80% przypadków wiąże się z nadmiernym wydzielaniem androgenów lub ze zwiększoną konwersją testosteronu do DHT, prowadząc do nadmiernego wzrostu włosów w obszarach wrażliwych na androgeny lub wypadania włosów na głowie. U kobiet możliwy jest również hiperandrogenizm jatrogenny, wywołany przyjmowaniem leków o działaniu androgennym.